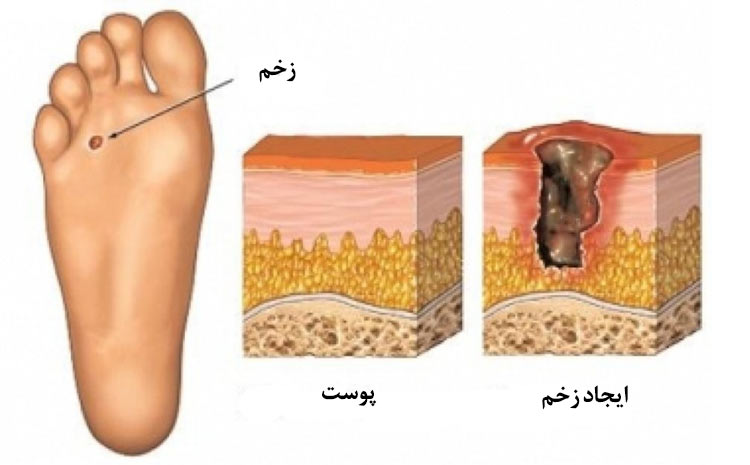
اگر شما به بیماری دیابت مبتلا هستید، احتمال آنکه زخمها یا جراحتهایی که به آن زخمهای دیابتی گفته میشود در پای شما به وجود بیاید، افزایش پیدا میکند. زخم پای دیابتی یکی از علل شایع برای بستری شدن بیماران دیابتی در بیمارستان است. بهبود زخم پای دیابتی میتواند هفتهها یا حتی ماهها طول بکشد. این زخمها اغلب بدون درد هستند. شما خواه به زخم پای دیابتی دچار شده و خواه نشده باشید، باید سعی کنید اطلاعات بیشتری را در مورد نحوه مراقبت از پاهای خود فرا بگیرید. درمانهای فیزیوتراپی و فناوریهای درمانی جدید میتواند کمک زیادی به درمان زخم پای دیابتی در شما نماید.
روشهای درمان زخمها و جراحتهایی که به راحتی بهبود پیدا نمیکنند در کلینیک طب فیزیکی و توانبخشی دکتر سعیدی شامل تخلیه زخم، تجویز کفشهای طبی، کفی، واکر و جورابهای طبی برای کاهش فشار روی زخم و کنترل عفونت و نیز استفاده از درمانهای طب فیزیکی مانند تزریق پی آر پی و درمان با سلولهای بنیادی میباشد که قابلیت بدن در بهبود زخمها و جراحتها را به طور قابل ملاحظهای افزایش میدهد.جهت کسب اطلاعات بیشتر، مشاوره با متخصصین ما یا رزرو نوبت میتوانید با شماره ۰۲۱۶۶۵۳۳۲۴۵ تماس حاصل فرمایید.
فهرست مطالب
علتها
دیابت یک بیماری مزمن است که در اثر آن، بدن شما نمیتواند از گلوکز یا قند خون به درستی استفاده کند. این بیماری میتواند منجر به بروز مشکلات و عوارضی برای بیمار شود که برخی از این عوارض باعث سختتر شدن فرایند بهبودی زخمها و جراحتها میشوند. این عوارض عبارتند از:
آسیبدیدگی عصب (نوروپاتی)
وقتی که شما به نوروپاتی دچار میشوید، ممکن است نتوانید درد ناشی از یک زخم یا تاول را تا وقتی که شرایط آن خیلی وخیم شود و عفونت پیدا کند، احساس کنید.روش های متعددی برای درمان نوروپاتی محیطی ارائه شده است؛ به عنوان مثال تمرینات تقویتی برای درمان نوروپاتی محیطی قدرت عضلانی در افراد مبتلا به نوروپاتی محیطی را نسبتاً افزایش میدهد.
ضعیف شدن سیستم ایمنی
هنگامی که سازوکارهای دفاعی طبیعی بدن شما ضعیف میشود، حتی یک زخم کوچک نیز میتواند به عفونت شدید دچار شود.
تنگ شدن عروق
افرادی که سرخرگهای پاهای آنها مسدود میشود، بیشتر در معرض تشکیل زخمها، ابتلاء به عفونتهای شدید و بروز مشکلاتی در فرایند بهبودی زخمها هستند. تنگ شدن سرخرگها باعث میشود که خون نتواند به راحتی به محل زخمها برسد.
علائم زخم پای دیابتی
- رنگ قسمت عمقی زخمهای دیابتی بسته به میزان گردش خون در پای بیمار از قرمز تا قهوهای یا سیاه متغیر است.
- حاشیه این زخمها دارای یک مرز مشخص و متمایز است و پوست اطراف آن اغلب به شکل پینه بسته به نظر میرسد و عمق زخم نیز معمولاً به ضخامت این پینهها بستگی دارد.
- در اغلب موارد، التهاب یا حفرههای عفونی در لایههای عمقی زخمهای دیابتی وجود دارد که اگر درمان پای دیابتی انجام نشود میتواند باعث بروز استئومیلیت (عفونت استخوان یا مغز استخوان) شود.
- زخم دیابتی به خودی خود معمولاً درد ندارد، مگر در مواردی که باعث ایجاد عفونت یا آسیبدیدگی یکی از سرخرگهای اصلی شود.
- اندامی که دچار زخم دیابتی شده است معمولاً نبض شریانی طبیعی خود را حفظ میکند، اما گردش خون به محل زخم متوقف میشود.
تشخیص
پزشک شما احتمالاً میزان وخامت زخم شما را بر اساس سیستم درجهبندی زیر تعیین میکند:
- درجه صفر: هیچ زخم بازی در پوست وجود ندارد. ممکن است بدشکلی یا سلولیتهایی در پوست دیده شود.
- درجه ۱: زخمهای دیابتی سطحی (به اندازه تمام یا قسمتی از ضخامت پوست)
- درجه ۲: گسترش زخم به رباط، تاندون، کپسول مفصلی یا فاشیای عمقی بدون ایجاد آبسه یا عفونت استخوان
- درجه ۳: زخم عمیق همراه با آبسه، عفونت استخوان یا سپسیس مفصل
- درجه ۴: بروز قانقاریا در قسمتی از سینه یا پاشنه پا
- درجه ۵: قانقاریای شدید که تمام کف پا را درگیر میکند.
درمان زخم پای دیابتی
داروها
درمان مؤثر عفونتهای دیابتی پاها مستلزم استفاده از داروهای آنتیبیوتیک مناسب میباشد. درمان با آنتیبیوتیک برای زخمهایی که دچار عفونت نشدهاند، لازم نیست. شدت عفونت زخم تعیین کننده نوع آنتیبیوتیک مناسب و رژیم و نحوه استعمال آن است. عفونت خفیف بافتهای نرم را میتوان با استفاده از آنتیبیوتیکهای خوراکی به نحو مؤثری درمان نمود.
کاهش فشار روی زخم پا با کفی، کفش و جوراب طبی
یکی از ضروریترین اقدامات لازم برای درمان مؤثر زخمهای دیابتی آن است که فشار روی زخم به نحو مؤثری کاهش داده شود. اما میزان این کاهش فشار باید به صورت متعادلی باشد تا خونرسانی به نقاط انتهایی اندامها نیز به خوبی انجام شود. بنابراین استراحت بیش از حد در رختخواب به هیچ وجه به بیمار توصیه نمیشود. برای کاهش فشار روی زخم پا میتوان از گچها یا قالبهای تماسی استفاده کرد تا بیمار بتواند سرپا و فعال باقی بماند. کفشهای طبی نیز برای این منظور وجود دارند که به همین شیوه عمل میکنند. اما از این کفشها معمولاً برای جلوگیری از وقوع مجدد زخم پای دیابتی بعد از درمان آن استفاده میشود.
تخلیه زخم
زخم پای دیابتی باید به طور کامل تخلیه شود تا عمق آن به بافت سالم و دارای خونریزی طبیعی برسد. در اغلب موارد در لایههای عمقی بافت نکروزه شده در محل زخم، عفونتهایی وجود دارد که ممکن است حتی به استخوان و مغز استخوان نیز گسترش پیدا کند. با تخلیه زخم امکان بررسی بهتر و دقیقتر زخم و عفونتهای احتمالی زیرین آن فراهم شده و در عین حال محیط بهتری نیز برای بهبودی سریعتر زخم فراهم میشود.
پانسمان و مراقبت از زخم
در حالت مطلوب، محیط زخم باید در مدتی که در حال خوب شدن است مرطوب باشد، اما در عین حال امکان تنفس نیز داشته باشد. خصوصیات دقیق پانسمانی که بر روی زخم استفاده میشود باید مطابق با ویژگیهای زخم باشد.
شاکویو تراپی
شاکویو تراپی یک روش کمهزینه، راحت و مؤثر برای درمان زخم پاهای دیابتی میباشد. شاکویو درمانی باعث تحریک فاکتورهای رشد مرتبط با رگزایی، فاکتورهای رشد اندوتلیال عروق و آنتیژن هستهای سلولهای درحال تکثیر میشود. این فرایند منجر به رشد رگهای جدید و بهبود خونرسانی به محل زخم، افزایش تکثیر سلولی و تسریع در باززایی و ترمیم بافتهای آسیبدیده میشود.
میکروواستراپی
جریانهای الکتریکی خفیف یا میکرو کارنتهایی که در روش میکروواستراپی استفاده میشود، خاصیت تحریککنندگی جریان خون در مقیاس میکرو را دارد که منجر به بهبود قابل ملاجظه پاسخ زخمهای دیابتی دست و پا نسبت به روشهای درمانی میشود.
- میکرو کارنت از طریق پمپاژ خون و تقویت گردش خون در سطح میکرو، تخلیه بهتر سیاهرگها و بهبود اکسیژنرسانی به بافتها، سرعت بهبود زخمها را افزایش میدهد.
- میکرو کارنت باعث تحریک رگزایی میشود.
- میکرو کارنت باعث تحریک فعالیت فیبروبلاستها میشود.
- میکرو کارنت روند آسیبدیدگی عصب (نوروپاتی) را متوقف میکند.
پلاسمای غنی از پلاکت (پی آر پی)
پلاسمای غنی از پلاکت (PRP) یک درمان مؤثر برای زخم پای دیابتی مزمن میباشد. پی آر پی یک ترکیب حاوی چندین فاکتور رشد میباشد که مشابه با فرایند طبیعی بهبود زخمها توسط بدن عمل میکند. PRP به دلیل آنکه ماهیتی اوتولوگ دارد (یعنی از خون خود بیمار گرفته میشود) روشی کاملاً ایمن و بیخطر میباشد.
فاکتورهای رشد در واقع پروتئینهایی هستند که نقش بسیار مهمی در ترمیم و بهبودی زخمها در بدن دارند. بدون وجود فاکتورهای رشد فعال، یک زخم دیابتی میتواند در مرحله غیر قابل ترمیم باقی بماند و بهبود خودبهخودی آن شدیداً با مشکل مواجه شود.
درمان با سلولهای بنیادی
یکی از روشهای درمان زخمهای دیابتی که به طور طبیعی بهبود پیدا نمیکنند، استفاده از سلولهای بنیادی میباشد. سلولهای بنیادی نه تنها احتمال بسته شدن و بهبود سریعتر زخم را افزایش میدهند، بلکه تعداد عفونتها و عوارض جانبی، دردهای غیر ضروری و ناتوانی بیمار را نیز کاهش میدهند. به این ترتیب این روش درمانی به نوبه خود میتواند خطر قطع عضو در بیمارانی که به این عوارض بسیار شایع دچار میشوند را کاهش دهد.
درمان با اکسیژن پُرفشار (HBOT)

درمان با اکسیژن پرفشار یک راهکار مکمل مؤثر برای درمانهای مرسوم مورد استفاده جهت زخمهای دیابتی میباشد. این روش از طریق بهبود گردش خون، افزایش تشکیل مویرگهای خونی جدید (رگزایی)، تأمین اکسیژن بیشتر برای بافتهای درگیر زخم و تحریک رشد و توزیع سلولهای بنیادی در محل زخم به ترمیم زخمها و افزایش سرعت بهبودی آنها کمک میکند. علاوه بر آن، درمان با اکسیژن پرفشار به از بین بردن باکتریهای غیر هوازی که عامل ایجاد برخی از وخیمترین عفونتها در زخمهای مزمن هستند، کمک میکند.
خشک نگه داشتن زخم، اجتناب از پیادهروی زیاد و حفظ سطح مناسب گلوکز و قندخون نیز از روش های خانگی برای درمان زخم پای دیابتی می باشد.
پیشگیری
بهترین راه برای پیشگیری از مشکلات ناشی از زخمهای دیابتی آن است که از ایجاد زخم در محلهای حساس جلوگیری شود. برای این منظور:
- هر روز وضعیت پاهای خود را بررسی کنید. به هر گونه تاول، پینه، ساییدگی و قرمزی که در پاها میبینید، به دقت توجه کنید. این کار مهمترین اقدامی است که شما میتوانید در جهت جلوگیری از زخم پای دیابتی انجام دهید.
- به پوست خود توجه کنید. به ضایعات پوستی کوچکی که ظاهراً ناچیز و خفیف به نظر میرسند مانند عفونت ریشه مو یا نواحی ملتهب کوچک در اطراف ناخنها به دقت توجه کنید.
- پاهای خود را مرطوب نگه دارید. از کرمهای مرطوب کننده برای حفظ رطوبت و نرمی پوست پاهای خود استفاده کنید. اما لوسیونها و مواد مرطوب را در بین انگشتان پاهای خود نمالید، زیرا این کار میتواند منجر به تشکیل عفونتهای قارچی در بین انگشتها شود.
- کفشهای طبی مناسب بپوشید. پوشیدن کفشهای مناسب و به اندازه پا میتواند به جلوگیری از تشکیل تاول در پاها کمک کند. همچنین استفاده از کفشهای دارای پنجه بسته، خطر آسیبدیدگی انگشتان پا را کاهش میدهد.
- هر روز داخل کفشهای خود را بررسی کنید. افرادی که دچار نوروپاتی دیابتی میشوند، ممکن است بدون آنکه متوجه باشند یک سنگریزه یا سایر اجسام خارجی را در کفشهای خود حمل کنند.
- از جورابهای طبی مناسب استفاده کنید. از جورابهایی استفاده کنید که رطوبت پوست شما را جذب و به خارج منتقل میکند. از پوشیدن جورابهای درزدار خودداری کنید. جورابهای مخصوصی که برای بیماران دیابتی طراحی شدهاند را میتوانید از بسیاری از فروشگاههای لوازم پزشکی تهیه کنید. جوراب های دیابتی بدون درز طراحی شده است که رطوبت را کنترل می کند و احتمال ورم کردن پای دیابتی را کاهش می دهد .
- هر روز پاهای خود را بشویید. بعد از شستن پاها، تمام سطح پا بخصوص بین انگشتان را به دقت خشک کنید.
- پینههای روی پا را با ملایمت بسایید. بعد از حمام کردن یا دوش گرفتن، پینههای روی پا را با استفاده از سنگ سنباده نرم یا سنگ پا به آرامی بسایید و جای آن را صاف کنید. دقت کنید که هرگز نباید پینهها را با تیغ یا ناخنگیر ببُرید.
- ناخنهای پا را کوتاه و صاف نگه دارید. رشد زیر پوستی ناخنهای پا میتواند باعث ایجاد زخمها و مشکلاتی در پاها شود. از پزشک خود بخواهید که به طور منظم وضعیت پاهای شما را چک کند.
- دیابت خود را کنترل کنید. برای پیشگیری از ایجاد زخم پای دیابتی لازم است بیماری دیابت خود را نیز تحت کنترل داشته باشید.



